Перейти к:
Гиперкальциурия и гиперпаратиреоз – всегда ли есть связь?
https://doi.org/10.14341/omet12788
Аннотация
Гиперкальциурия — это патологическое состояние, характеризующееся превышением суточной экскреции кальция. Высокая концентрация кальция в моче может инициировать камнеобразование. Различают несколько типов гиперкальциурии, каждый из которых требует индивидуального подхода. При отсутствии известных причин развития отдельно выделяют идиопатическую гиперкальциурию — частое дисметаболическое состояние, при котором наблюдается избыточная экскреция кальция с мочой в сочетании с нормокальциемией. Резорбтивная гиперкальциурия наиболее часто вызвана потерей кальция вследствие резорбции костной ткани при избытке паратгормона и развивается по причине первичного гиперпаратиреоза. Для дифференциальной диагностики между этими состояниями может применяться тиазидная проба. В данной статье приведен протокол пробы с гипотиазидом в амбулаторной практике, описана серия клинических случаев применения данной пробы. Установление диагноза представляется крайне важным для определения тактики дальнейшего наблюдения и лечения. Вторичный гиперпаратиреоз (повышение паратгормона в результате недостаточности витамина D, хронической почечной недостаточности или при других состояниях) требует медикаментозной коррекции, в то время как при подтверждении диагноза первичного гиперпаратиреоза обсуждается необходимость хирургического лечения. С учетом распространенности идиопатической гиперкальциурии и первичного гиперпаратиреоза целесообразно более широкое использование пробы с тиазидными диуретиками в клинической практике.
Ключевые слова
Для цитирования:
Мирная C.С., Еремкина А.К. Гиперкальциурия и гиперпаратиреоз – всегда ли есть связь? Ожирение и метаболизм. 2022;19(1):92-95. https://doi.org/10.14341/omet12788
For citation:
Mirnaya S.S., Eremkina A.K. Hypercalciuria and hyperparathyroidism — is there always a connection? Obesity and metabolism. 2022;19(1):92-95. (In Russ.) https://doi.org/10.14341/omet12788
АКТУАЛЬНОСТЬ
Гиперкальциурия — патологическое состояние, характеризующееся превышением суточной экскреции кальция. Часто гиперкальциурия является не самостоятельным заболеванием, а метаболическим симптомом, характерным для большого числа различных патологических состояний и заболеваний, каждое из которых требует индивидуального подхода. Высокая концентрация кальция в моче ведет к насыщению мочи его солями путем образования комплексов с цитратом и хондроитина сульфатом, что в итоге может инициировать камнеобразование [1]. Различают несколько типов гиперкальциурии: абсорбтивную — вследствие нарушения всасывания кальция в кишечнике; ренальную — вследствие увеличения суточной экскреции кальция почками; резорбтивную — вследствие повышенной резорбции костной ткани; гиперкальциурию на фоне почечного канальцевого ацидоза I типа — вследствие нарушенной реабсорбции кальция в почечных канальцах [1]. При отсутствии известных причин развития отдельно выделяют идиопатическую гиперкальциурию, при которой наблюдается избыточная экскреция кальция с мочой в сочетании с нормокальциемией. Идиопатическая гиперкальциурия — частое дисметаболическое состояние, распространенность которого среди условно здоровых групп населения составляет от 0,6 до 12,5%. Это наиболее частая причина нефролитиаза как в детском, так и во взрослом возрасте (около 40% у детей и 60% у взрослых) [2][3].
Резорбтивная гиперкальциурия наиболее часто развивается по причине первичной опухолевой патологии околощитовидных желез — первичного гиперпаратиреоза (ПГПТ). Анализ результатов обследования когорты пациентов с нефролитиазом (n=5927) продемонстрировал, что распространенность ПГПТ в данной популяции может значимо превышать общепопуляционные значения и достигать 3,2–5%. Повышенный синтез паратгормона (ПТГ) ассоциирован с усилением костной резорбции и повышением синтеза кальцитриола, что, в свою очередь, повышает абсорбцию кальция в кишечнике и реабсорбцию в почечных канальцах. Для пациентов с ПГПТ характерно сочетание гиперкальциемии, ггиперкальциурии с повышенным уровнем ПТГ. Сложности для дифференциальной диагностики вызывает повышение ПТГ и кальция в моче при нормокальциемии, что может быть обусловлено как нормокальциемическим вариантом ПГПТ, так и вторичным повышением уровня ПТГ, возникшим в результате недостаточности витамина D, хронической почечной недостаточности или при других состояниях. Нормокальциемический ПГПТ — это вариант заболевания, при котором имеется стойко повышенный уровень ПТГ при нормальном уровне альбумин-скорректированного и ионизированного кальция (определенного прямым методом) [4]. По сути, это диагноз исключения всех возможных причин вторичного повышения уровня ПТГ [5].
В данной публикации мы обсудили возможности применения, показания и алгоритм проведения пробы с тиазидными диуретиками, которая может использоваться для пациентов с гиперпаратиреозом при гиперкальциурии и нормокальциемии.
ОПИСАНИЕ СЛУЧАЯ
Клинический случай №1
Пациентка П., 49 лет, обратилась на прием в НМИЦ эндокринологии по поводу образования в проекции правой околощитовидной железы размерами 16×8 мм, случайно выявленного при ультразвуковом исследовании (УЗИ) щитовидной железы. Из анамнеза известно, что за год до этого впервые в жизни перенесла почечную колику с самостоятельным отхождением конкремента.
Пациентка прошла рекомендованное обследование: уровень ПТГ составил 240 пг/мл (референсный интервал (РИ) 12–65), альбумин-скорректированный кальций крови 2,51 ммоль/л (РИ 2,15–2,55), фосфор крови 1,3 ммоль/л (РИ 0,81–1,45), скорость клубочковой фильтрации СКФ (по CKD-EPI): 86 мл/мин/1,73 м2, также выявлены дефицит 25(ОН) витамина D 17,3 нг/мл и гиперкальциурия 15,4 ммоль/сут (РИ 2,5–7,5). Эхографических признаков нефролитиаза не определялось. По данным рентгеновской денситометрии трех отделов скелета — без значимых изменений костной плотности: поясничный отдел позвоночника -1,6 SD, шейка бедренной кости -0,6 SD, лучевая кость +2,4 SD по Z-критерию.
Учитывая выявленную гиперкальциурию, было принято решение о проведении тиазидной пробы. На 5-е сутки пациентка отметила ухудшение самочувствия, появление тошноты, слабости. Гидрохлортиазид был отменен, по результатам лабораторных анализов определялось повышение уровня кальция в крови до 2,83 ммоль/л без значимой динамики уровня ПТГ 238 пг/мл. После отмены препарата самочувствие восстановилось на 2–3-й день. Таким образом, подтвержден ПГПТ (сохранение повышения ПТГ при развитии гиперкальциемии). По абсолютным показаниям (молодой возраст, почечная колика в анамнезе) проведено хирургическое лечение. Согласно гистологическому заключению, верифицирована аденома правой верхней околощитовидной железы. В настоящее время сохраняется ремиссия заболевания, нефролитиаз не рецидивировал.
Клинический случай №2
Пациентка С., 56 лет, обратилась на прием в связи с впервые выявленным повышением ПТГ. Из анамнеза известно, что около 6 лет страдает мочекаменной болезнью, ранее обследования для исключения патологии кальциевого обмена не проводилось. По данным лабораторного обследования: ПТГ 152 пг/мл, альбумин-скорректированный кальций в крови 2,31 ммоль/л, фосфор 1,0 ммоль/л, СКФ (CKD-EPI): 97 мл/мин/1,73 м2, также выявлен дефицит 25(ОН) витамина D 5,77 нг/мл. В суточной моче выраженная гиперкальциурия: кальций в моче 25 ммоль/сут (РИ 2,5–7,5). При выполнении УЗИ выявлены фокальные изменения в ткани щитовидной железы, околощитовидные железы не визуализируются. По результатам УЗИ почек подтверждено наличие двустороннего нефролитиаза, в обеих почках выявлены конкременты до 10 мм в диаметре. По данным рентгенденситометрии зафиксировано начальное снижение плотности костной ткани, наиболее выраженное в области лучевой кости до -2,4 SD, в поясничном отделе позвоночника до -1,6 SD, в шейке бедренной кости до -0,4 SD по Т-критерию. Пациентке рекомендован прием препаратов колекальциферола в насыщающей дозе и проведение тиазидной пробы, на 15-й день уровень ПТГ составил 45,8 пг/мл при сохранении нормокальциемии: уровень альбумин-скорректированного кальция — 2,37 ммоль/л, ионизированного кальция — 1,12 ммоль/л. Таким образом, сочетание нормализации ПТГ при стойкой кальциемии в референсном диапазоне позволили установить диагноз вторичного гиперпаратиреоза. Пациентке рекомендовано наблюдение у уролога. При сохранении гиперкальциурии показан длительный прием тиазидных диуретиков.
Клинический случай №3 (комбинированное применение функциональных проб)
Имеется опыт применения пробы с тиазидными диуретиками в комбинации из нескольких последовательных функциональных проб.
Пациентка Б., 66 лет, обратилась на прием в НМИЦ эндокринологии в связи с выявлением при проведении УЗИ щитовидной железы жидкостного образования с анэхогенным содержимым 17×16×21 мм, прилежащего к задней боковой поверхности правой доли щитовидной железы. По результатам мультиспиральной компьютерной томографии шеи с контрастированием: картина аваскулярного кистозного образования в проекции правой околощитовидной железы. При обследовании уровень ПТГ составил 18,45 пмоль/л (РИ 1,6–6,9), альбумин-скорректированный кальций крови 2,50 ммоль/л, СКФ (CKD-EPI) 67 мл/мин/1,73 м2, 25(ОН) витамин D 33 нг/мл, также выявлена умеренная гиперкальциурия 9,4 ммоль/сут (РИ 2,5–7,5). По данным УЗИ почек без признаков конкрементов. В поясничном отделе позвоночника и шейке бедренной кости отмечено снижение минеральной плотности костной ткани до уровня остеопении: -1,4 и -1,1 SD соответственно, до уровня остеопороза в дистальной трети лучевой кости (-3,5 SD) по T-критерию.
Было рекомендовано проведение пробы с гипотиазидом. На 15-й день приема гидрохлортиазида зафиксировано сохранение нормокальциемии — 2,49 ммоль/л и некоторое снижение уровня ПТГ, однако нормализации не произошло, уровень ПТГ — 13,18 пмоль/л.
Для дальнейшей дифференциальной диагностики между вторичным и первичным гиперпаратиреозом проведена проба с альфакальцидолом. По результатам данной пробы сохранялось повышение ПТГ до 158 пг/мл (РИ 15–65) при развитии легкой гиперкальциемии (альбумин-скорректированный кальций 2,58 ммоль/л), таким образом верифицирован ПГПТ. Пациентка направлена на хирургическое лечение. В послеоперационном периоде отмечена нормализация уровня ПТГ, по гистологическому заключению верифицирована аденома околощитовидной железы.
ОБСУЖДЕНИЕ
Гидрохлортиазид и другие тиазидные диуретики ингибируют транспортный белок, обеспечивающий перенос Na+ и Сl– в клетки канальцевого эпителия, вследствие чего снижается реабсорбция этих ионов в дистальных отделах канальцев. Тиазиды усиливают выведение с мочой калия (в дистальных канальцах ионы натрия обменивается на ионы калия), гидрокарбонатов и фосфатов, в то же время повышают выведение магния и задерживают в организме ионы кальция и выведение уратов. Механизм действия гидрохлортиазида представлен на рис. 1.
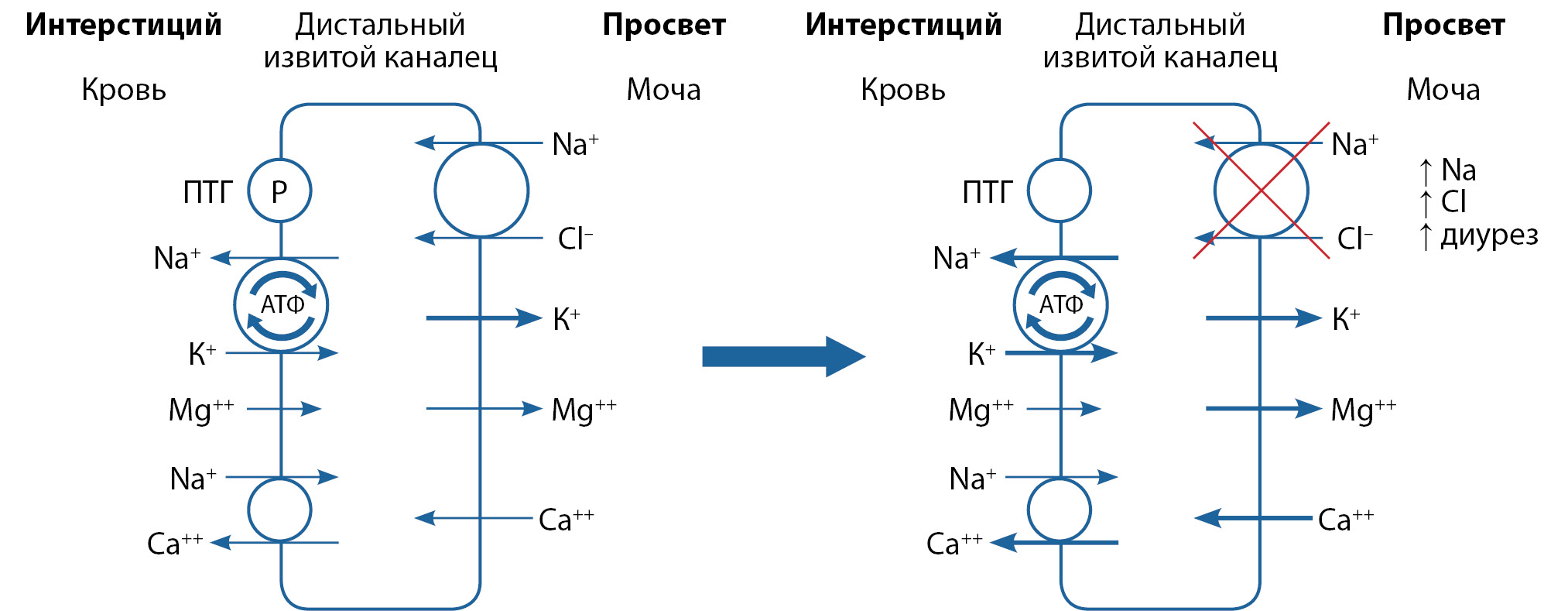
Рисунок 1. Механизм действия гидрохлортиазида
Эффективность длительной терапии тиазидными диуретиками в отношении снижения суточной кальциурии и, следовательно, рецидива конкрементов почек была продемонстрирована в ряде рандомизированных клинических исследований [6].
Проба с тиазидными диуретиками может применяться у пациентов с гиперкальциурией и повышенным ПТГ при нормокальциемии. Исходно проведение данной пробы предложено урологами для пациентов с нефролитиазом [7]. Авторами B.H. Eisner, J. Ahn и M.L. Stoller предложен такой алгоритм проведения пробы: пациент принимает гидрохлортиазид по 25 мг 2 раза в день в течение 2 нед. Исходно и на 15-й день определяют уровень ПТГ в крови. При нормализации ПТГ на 15-й день подтверждается ренальная гиперкальциурия, устанавливается диагноз ВГПТ и пациент направляется на дальнейшее лечение к урологу. Если нормализации ПТГ не произошло, то, вероятно, имеется автономная продукция ПТГ и резорбтивная гиперкальциурия, что подтверждает диагноз ПГПТ.
Не рекомендуется применять тиазидную пробу у пациентов с хронической болезнью почек 3–5 стадии, поскольку снижение уровня клубочковой фильтрации часто повышает уровень ПТГ в крови, затрудняя интерпретацию результатов. Более того, снижение скорости клубочковой фильтрации менее 30 мл/мин/1,73 м2 является противопоказанием к применению препарата.
Проба с тиазидами чаще применяется на амбулаторном этапе ведения пациентов. С учетом возможного развития или усугубления гиперкальциемии под действием гидрохлортиазида в ФГБУ «НМИЦ эндокринологии» Минздрава России алгоритм пробы был модифицирован для безопасности пациента и включает в себя исследование кальция крови на 15-й день пробы или в случае более раннего прекращения приема (при развитии гипотонии, тошноты, головокружения).
Установление диагноза представляется крайне важным для определения тактики лечения и дальнейшего наблюдения. ВГПТ требует медикаментозной коррекции различными группами препаратов, в то время как при подтверждении диагноза ПГПТ необходимо провести обследование на предмет осложнений и определить необходимость хирургического лечения. Нормокальциемический вариант первичного гиперпаратиреоза — диагноз исключения, и в ряде случаев для постановки диагноза может понадобиться проведение других диагностических проб, как и в представленном 3 клиническом случае.
Стоит отметить, что имеется опыт применения тиазидов при верифицированном ПГПТ и гиперкальциурии. В этом случае тиазиды назначались с целью коррекции гиперкальциурии и профилактики нефролитиаза и нефрокальциноза. Недавние исследования показали, что уменьшение суточной экскреции кальция на фоне минимальных и среднетерапевтических доз гидрохлоротиазида у пациентов с ПГПТ не приводили к повышению показателей кальциемии [8, 9].
ЗАКЛЮЧЕНИЕ
С учетом распространенности идиопатической гиперкальциурии целесообразны повышение информированности врачей различных специальностей (в первую очередь эндокринологов, урологов и нефрологов) и более широкое использование пробы с тиазидными диуретиками в клинической практике.
ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ
Источники финансирования. Исследование проведено при финансовой поддержке Министерства здравоохранения Российской Федерации в рамках выполнения государственного задания «Оптимизация Российского электронного реестра пациентов с первичным гиперпаратиреозом» № НИОКТР AAAA-A18-118051590060-2.
Конфликт интересов. Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с содержанием настоящей статьи.
Участие авторов. Мирная С.С. — существенный вклад в концепцию исследования, получение, анализ данных и интерпретацию результатов, написание статьи; Еремкина А.К. — существенный вклад в концепцию и дизайн исследования, получение, анализ данных и интерпретацию результатов, внесение в рукопись существенной правки с целью повышения научной ценности статьи. Все авторы одобрили финальную версию статьи перед публикацией, выразили согласие нести ответственность за все аспекты работы, подразумевающую надлежащее изучение и решение вопросов, связанных с точностью или добросовестностью любой части работы.
Согласие пациента. Пациенты добровольно подписали информированное согласие на публикацию персональной медицинской информации в обезличенной форме в журнале «Ожирение и метаболизм».
Список литературы
1. Голованов С.А., Сивков А.В., Анохин Н.В. Гиперкальциурия: принципы дифференциальной диагностики // Экспериментальная и клиническая урология. — 2015. — №4. — С. 86-92.
2. Lerolle N, Lantz B, Paillard F, et al. Risk factors for nephrolithiasis in patients with familial idiopathic hypercalciuria. Am J Med. 2002;113(2):99-103. doi: https://doi.org/10.1016/s0002-9343(02)01152-x
3. Fink HA, Wilt TJ, Eidman KE, et al. Medical management to prevent recurrent nephrolithiasis in adults: a systematic review for an American College of Physicians Clinical Guideline. Ann Intern Med. 2013;158(7):535-543. doi: https://doi.org/10.7326/0003-4819-158-7-201304020-00005
4. Ong GS, Walsh JP, Stuckey BG, et al. The importance of measuring ionized calcium in characterizing calcium status and diagnosing primary hyperparathyroidism. J Clin Endocrinol Metab. 2012;97(9):3138-3145. doi: https://doi.org/10.1210/jc.2012-1429
5. Bollerslev J, Schalin-Jäntti C, Rejnmark L, et al. Management of endocrine disease: Unmet therapeutic, educational and scientific needs in parathyroid disorders. Eur J Endocrinol. 2019;181(3):1-19. doi: https://doi.org/10.1530/EJE-19-0316
6. Li DF, Gao YL, Liu HC, et al. Use of thiazide diuretics for the prevention of recurrent kidney calculi: a systematic review and meta-analysis. J Transl Med. 2020;18(1):106. doi: https://doi.org/10.1186/s12967-020-02270-7
7. Eisner BH, Ahn J, Stoller ML. Differentiating primary from secondary hyperparathyroidism in stone patients: the «thiazide challenge». J Endourol. 2009;23(2):191-192. doi: https://doi.org/10.1089/end.2008.0567
8. Riss P, Kammer M, Selberherr A, et al. The influence of thiazide intake on calcium and parathyroid hormone levels in patients with primary hyperparathyroidism. Clin Endocrinol (Oxf ). 2016;85(2):196-201. doi: https://doi.org/10.1111/cen.13046
9. Tsvetov G, Hirsch D, Shimon I, et al. Thiazide Treatment in Primary Hyperparathyroidism-A New Indication for an Old Medication? J Clin Endocrinol Metab. 2017;102(4):1270-1276. doi: https://doi.org/10.1210/jc.2016-2481
Об авторах
C. С. МирнаяРоссия
Мирная Светлана Сергеевна, кандидат медицинских наук
107076, Москва, ул. Короленко, д. 7-3-33
Scopus Author ID: 57191923409;
eLibrary SPIN: 1968-7706
А. К. Еремкина
Россия
Еремкина Анна Константиновна, кандидат медицинских наук
Москва
eLibrary SPIN: 8848-2660
Дополнительные файлы
|
|
1. Рисунок 1. Механизм действия гидрохлортиазида | |
| Тема | ||
| Тип | Исследовательские инструменты | |
Посмотреть
(188KB)
|
Метаданные ▾ | |
Рецензия
Для цитирования:
Мирная C.С., Еремкина А.К. Гиперкальциурия и гиперпаратиреоз – всегда ли есть связь? Ожирение и метаболизм. 2022;19(1):92-95. https://doi.org/10.14341/omet12788
For citation:
Mirnaya S.S., Eremkina A.K. Hypercalciuria and hyperparathyroidism — is there always a connection? Obesity and metabolism. 2022;19(1):92-95. (In Russ.) https://doi.org/10.14341/omet12788

Контент доступен под лицензией Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License (CC BY-NC-ND 4.0).










































